1996年,法國修女瑪麗安尼克•卡尼烏(Mariannick Caniou)發現自己并沒有亨廷頓病,她陷入了抑郁。
卡尼烏的母親和外祖母都死于這種致命的神經退行性遺傳疾病,因此她曾經相信自己將來同樣會發病。正因為對此深信不疑,她一生的重要決定都是在此基礎上做出的,比如不結婚、不生孩子。她并不后悔獻身于宗教生活,然而沒法不去想亨廷頓病的陰影是否也影響到了這個選擇:“我的一切,我的人生,似乎比空氣還虛無。”
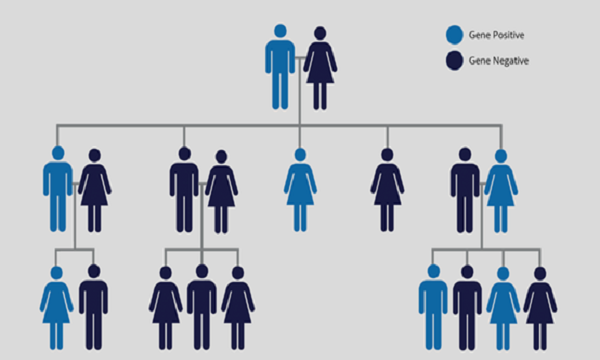
亨廷頓病由單基因突變造成,父母中有一人患病的話,孩子有50%的概率也會患病。
20世紀80年代,醫生們意識到,我們很快就會有辦法預測亨廷頓病,但當時他們并未預見到會出現卡尼烏修女這樣的事。他們對檢測方法給人們帶來的影響深感憂慮,但他們關注的重點,自然是那些拿到檢測報告并顯示有不良結果的人。他們甚至在精神病科病房里增加了床位,以防有一小波精神錯亂的高潮。精神錯亂的爆發倒是沒有,因為拿到壞消息的人基本上都承受住了。反而是拿到“警報解除”的人,比如像卡尼烏那樣的人,崩潰了。
預測疾病的基因檢測問世以來,30年里已積累了海量數據,這些數據也反映出了人們對預知過去無法知道的信息有什么樣的反應。方興未艾的基因檢測成為一項持續30年的實驗,為科學家揭示了令人意想不到的人類行為。數據顯示,做了檢測的人中,多數人對于檢測結果的反應起初看來有違直覺,或至少沒有像專家預期的那樣;拒絕檢測原本似乎是擔驚受怕的一小部分人表現出的不合理行為,而隨著基因檢測越來越普遍,這種行為現在倒變得更像是大多數人的明智之舉。
人們對基因檢測的態度一再出乎醫生們的預料,并不是因為醫生們沒有為此做準備。事實上,醫生們從80年代起就開展調查,詢問人們,如果有這樣的檢測,他們會不會去做。醫生們根據大家的回答制訂了計劃。可問題是,當基因檢測變成現實,那些回答問題的人并沒有照他們原先的說法去行動。
如果對結果無能為力,我選擇不去知道
亨廷頓病在1993年就成為可以讓基因檢測發揮預測能力的首批疾病之一,也就是說,基因檢測可以讓你知道,一個健康人會不會在將來的某個時刻發展出這種疾病。(此前還有一種可靠性相對不高的檢測方法。)這種神經退行性疾病通常起病于中年,由單基因突變造成,只要遺傳到該突變基因的一個拷貝就會得病。過去,患者家庭只知道一個可怕的事實:父母中有一人患病的話,孩子有50%的概率也會患病。而有了基因檢測,就可以知道哪些人將來會發病而哪些人不會了。
在準備期的那些調查中,屬于亨廷頓病風險人群的受訪者中約有7成表示,如果有那樣的檢測,愿意測一測自己是否攜帶患病基因。可事實上,只有大約15%的人這么做了;這個比例在多個國家、不同時期的數據中基本不變。其他一些無法治愈的腦疾病,例如罕見的家族性阿爾茨海默病和額顳葉癡呆等,在基因檢測有辦法做出預測后,也出現了類似的情況:大部分人選擇寧愿不知道。
這里存在某種邏輯:假如你對結果無能為力,那為什么要知道它?其他疾病的相關數據證實了這種邏輯:對于存在有效干預手段的疾病,檢測的接受度是增加的。隨著治療手段的提高,如今診斷出乳腺癌的女性有近2/3可以存活20年甚至更久,比起40年前翻了一倍。盡管只有少數乳腺癌屬于遺傳性乳腺癌,但調查顯示,有這類風險的人60%會接受相應的基因檢測。

女星安吉麗娜·朱莉的事例成為了人們對基因檢測態度的一個極端示范。
阿德•蒂本(Aad Tibben)是荷蘭萊頓大學醫學中心的心理學家,研究人們對待基因檢測的態度已有30年。他說,那些為不治之癥做基因檢測的人普遍提到了兩個原因。第一個原因,也是最主要的原因是,想消除不確定性;第二個原因是不想把致病基因傳給下一代。第一個原因解釋了為什么致病基因攜帶者可以承受檢測結果(至少一開始是那樣),因為任何結果對他們來說都讓心里的一塊石頭落了地。就算沒有治愈的方法,他們至少可以在知情的前提下做出生育選擇,并為將來做好打算。
至于第二個原因,在人們怎么說和怎么做之間還存在令人困惑的差別。產前基因檢測雖然已經在很多地方普及,但跟預想的不一樣,已知一方攜帶不治之癥致病基因的夫婦,并沒有那么多接受產前檢測,比例還不及有患病風險的成人。大多數人愿意讓孩子帶著固有的患病風險出生。為什么人們以這種看似不負責任的方式對待自己的后代呢?
明明知道孩子可能患病,還是堅持生下來?
2016年,巴黎比提耶-薩爾貝提耶爾醫院(Pitié-Salpêtrière Hospital)的哈納內•布什古勒(Hanane Bouchghoul)及同事發表了一項前所未有的縱向研究,揭示了其中的決策制定過程。他們采訪調查了54位女性,她們有的是亨廷頓病突變基因攜帶者,有的配偶為攜帶者。
他們發現,這樣的夫婦如果第一次懷孕時產前檢測結果良好,那么多數人會生下這孩子,然后不再懷孕;而產前檢測結果不良的話,多數會終止妊娠,然后嘗試再次懷孕。如果第二次懷孕產前檢測的結果好,他們會要這個孩子;如果結果不好,那么再次終止妊娠后,大部分人會改變策略。有的人選擇胚胎植入前遺傳學診斷(PGD),只植入沒有突變基因的胚胎,這樣就無需終止妊娠;有的人則完全斷了要孩子的念頭;但是,還有將近半數的人(45%)再次自然受孕時,不再去做產前檢測。綜合以上結果,該研究小組中的遺傳學家亞歷山德拉•迪爾(Alexandra Dürr)總結道,“要孩子的愿望超過了一切”。
有些產前檢測是有創的,其結果導致終止妊娠時更是給人帶來身心雙重創傷。就像迪爾說的,沒有誰會輕易地去做產前檢測。雖然誰也不能強迫一對夫婦終止妊娠,但全世界認可的指導方針是,強烈建議在產前檢測結果不良時采取終止妊娠的干預手段,否則家長就會陷入不知是否該讓孩子知曉結果的兩難困境。也就是說,孩子將來會發病是在出生前就確知的,然而他們自己長大成人后或許會選擇不去知道檢測結果,或是自己知道但不告訴任何人。(一般來說,只針對那些會在兒童期發病且存在治療方法的疾病,專業人士才推薦給孩子做預測疾病的基因檢測。)
在一項尚未發表的研究報告中,蒂本確證了法國團隊的結論。他隨訪了13對夫婦,他們在做產前檢測前都同意,如果結果不良會遵循指導建議終止妊娠。然而,在拿到檢測結果后,這些夫婦都反悔了。“意味著現在荷蘭有13個百分百確定攜帶(亨廷頓病)致病基因的孩子。”蒂本說。

電影《千鈞一發》(Gattaca)描繪了一個基因檢測技術極為先進的世界,人們可以選擇孩子的基因。而主人公的父母還是選擇用“自然”的方式生下了他。
在基因檢測可以用來預測疾病之前,醫生們曾期待這種方法能在幾代之內把某些罕見病從人類基因庫中消除,讓科學家不需要再去為那些疾病尋求治療方法。然而,風險人群接受檢測的比例之低,致病基因攜帶者接受產前檢測的比例之低上加低,都讓醫生們不得不放棄過去的期望。“我們只知道這些疾病會一直存在。”蒂本說。
目前為止,基因檢測能預測的疾病主要還是符合孟德爾遺傳定律的單基因遺傳病,檢測能提供確定性。然而隨著檢測范圍擴大,這個過程中引入了更多的不確定性,因此人們的態度很可能變得更加難以預測。例如,對遺傳性乳腺癌的檢測主要針對BRCA基因的兩個突變體,而有時檢測會鑒定出這兩個基因的其他變異體,它們的臨床意義還不確定。很快,新型的非結論性檢測將成為主流:通過全基因組測序揭示那些部分受遺傳影響的“生活方式病”(例如肥胖癥)易感程度如何。
因此,不可預測大概才是常態。過去30年教給我們的最重要教訓或許是,人們對這類新工具的態度將推翻我們的預期和假定。并且,不要輕易地給人們這類反應貼上“不理性”的標簽。畢竟,基因檢測教給我們的另一件事是,沒有什么是長久確定的——卡尼烏修女對此深有體會。后來,她擺脫了抑郁,漸漸發自內心地感受到輕松和自由。而在十年前,她被診斷出乳腺癌。由于治療得早,她重獲健康,直到現在。充滿諷刺的人生:當她終于生病,得的卻不是過去以為會得的病。
用一句老話來概括:生命中只有兩件事是確定的,其中之一就是我們都會死。而對于死因,我們可以不必那么確定。
(來源:果殼https://www.guokr.com/article/442447/)
